El pie diabético es una complicación grave de la diabetes mellitus que puede llevar a infecciones, úlceras y, en casos extremos, amputaciones. La prevención es clave para evitar estas complicaciones y mejorar la calidad de vida de los pacientes.
En este artículo, proporcionaremos consejos y técnicas para la prevención del pie diabético, con un enfoque en el uso de apósitos especializados como los ofrecidos por Urgo Medical.

Consejos para la prevención de úlceras de pie diabético
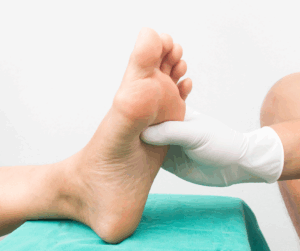
- Revisiones médicas regulares: Realizar chequeos periódicos con un profesional sanitario para evaluar el estado de los pies y recibir tratamiento preventivo.
- Higiene adecuada: Lavar los pies diariamente con agua tibia y jabón neutro. Secar bien, especialmente entre los dedos, para evitar infecciones por hongos.
- Hidratación: Aplicar crema hidratante en los pies, evitando el área entre los dedos para prevenir infecciones. La piel seca y agrietada puede ser una puerta de entrada para bacterias. El uso de productos específicos como los ácidos grasos hiperoxigenados puede ayudar a mejorar la hidratación, reforzar la barrera cutánea y prevenir la aparición de fisuras y lesiones.
- Corte de uñas: Cortar las uñas en línea recta y limar las orillas para evitar uñas encarnadas. No cortar los callos ni las callosidades; esto debe ser realizado por un profesional sanitario.
- Uso de calzado adecuado: Utilizar zapatos cómodos, de la talla correcta y sin costuras internas que puedan causar rozaduras. Evitar caminar descalzo, incluso dentro de casa.
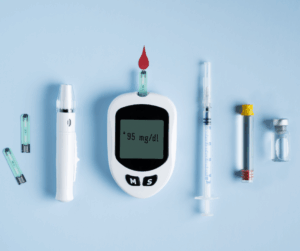
- Control de la glucemia: Mantener los niveles de glucosa en sangre bajo control es crucial para prevenir complicaciones del pie diabético. Un buen control glucémico reduce el riesgo de neuropatía y problemas circulatorios.
- Revisiones médicas regulares: Realizar chequeos periódicos con un profesional sanitario para evaluar el estado de los pies y recibir tratamiento preventivo.
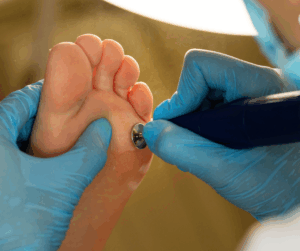
Técnicas de tratamiento
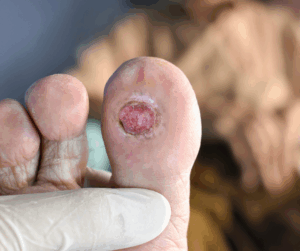
- Desbridamiento: La eliminación del tejido no viable, desvitalizado es esencial para promover la cicatrización.
- Alivio de la presión: Reducir la presión sobre las úlceras mediante el uso de calzado ortopédico, plantillas especiales o dispositivos de descarga.
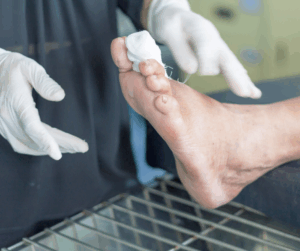
- Uso de apósitos especializados: Los apósitos de alta tecnología, como los ofrecidos por Urgo Medical, pueden acelerar la cicatrización y proteger las heridas de infecciones. Estos apósitos están diseñados para mantener un ambiente húmedo óptimo para la curación. Además, UrgoStart es el único apósito recomendado por el IWGDF para el tratamiento de las úlceras en pacientes diabéticos.
- Educación del paciente: Informar a los pacientes sobre el cuidado adecuado de los pies y la importancia de la revisión regular puede prevenir la aparición de úlceras.
Conclusión
La prevención de úlceras de pie diabético es esencial para evitar infecciones graves y amputaciones. Los profesionales sanitarios deben estar atentos a los signos de problemas en los pies y utilizar tratamientos efectivos, incluyendo apósitos especializados, para mejorar la calidad de vida de los pacientes.
En Urgo Medical, estamos comprometidos con la innovación y la excelencia en el cuidado de heridas, ofreciendo soluciones avanzadas para el tratamiento del pie diabético.